Chronisch Obstruktive Lungenerkrankung (COPD)
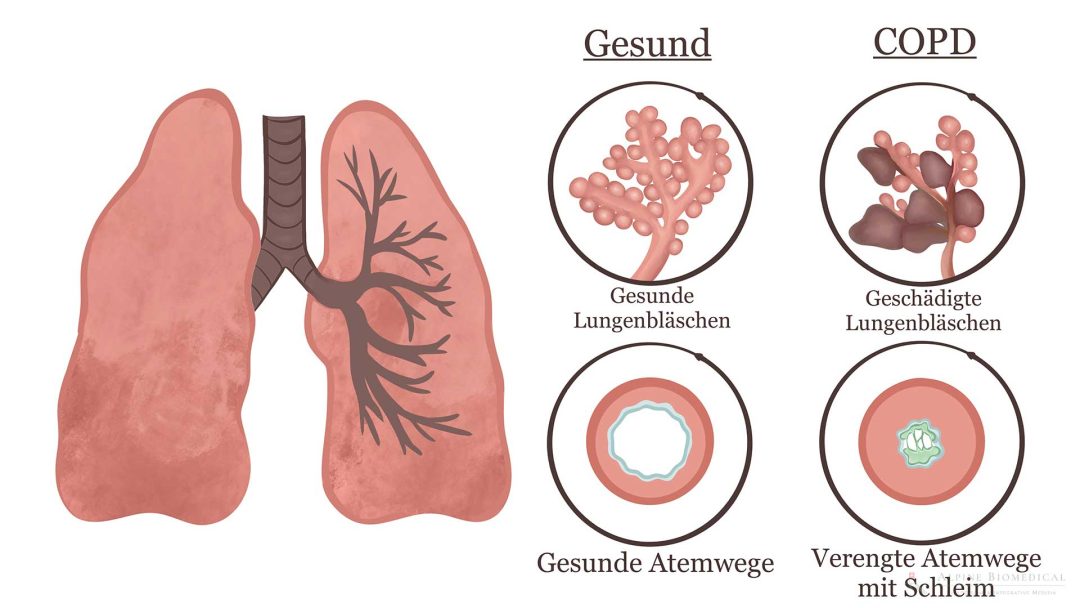
Die chronisch obstruktive Lungenerkrankung (COPD), gelegentlich auch als Lungenemphysem oder chronische Bronchitis genannt, ist eine häufige Lungenerkrankung, die zu einem eingeschränkten Luftstrom und Atemproblemen führt. Die Verengung der Atemwege ist auf eine dauerhafte Entzündung und Schwellung der Bronchialschleimhaut zurückzuführen. Zusätzlich wird die Lunge durch Schleim verstopft. Die Hauptursache von COPD ist das Rauchen.
Bei COPD ist die Lunge stark zerstört, sodass der Schaden häufig irreversibel ist. Trotzdem kann mit einer individuell angepassten Behandlung eine Besserung erzielt und die Lebensqualität verbessert werden.
Dr. med. Karsten Ostermann M.A.
Ein integrativer Gesundheitsansatz mit Spezialisten aus verschiedenen Fachrichtungen kann dazu beitragen, COPD vorzubeugen und die Lebensqualität zu verbessern, wenn die Krankheit bereits fortgeschritten ist.

Weiterführende Informationen
Die aufgelisteten Informationen beinhalten relevante Themen und dienen dem besseren Verständnis.